Lọc màng bụng là một phương pháp điều trị thay thế thận được sử dụng phổ biến cùng với chaỵ thận nhân tạo ở các bệnh nhân suy thận. Dù không phải người bệnh nào cũng có thể thực hiện và vẫn còn một số hạn chế, kỹ thuật này vẫn mang lại nhiều lợi ích cho người bệnh suy thận mạn.
Lọc màng bụng là gì?
Lọc màng bụng hay còn gọi là thẩm phân phúc mạc là phương pháp sử dụng chính màng bụng của người bệnh làm màng lọc thay thế cho thận đã suy yếu. Lọc màng bụng giúp lọc các chất chuyển hóa, nước điện giải ra khỏi cơ thể người bệnh, giúp cân bằng nội môi.
Màng bụng có diện tích gần bằng diện tích của cơ thể, khoảng 1 – 2m². Thông thường, khoang ổ bụng chứa khoảng 100ml dịch sinh lý, có thể chứa hơn 2l dịch lọc màng bụng mà không gây khó chịu hoặc ảnh hưởng đến chức năng hô hấp.
Màng bụng được dùng như một màng bán thấm, ngăn cách giữa hai khoang gồm một khoang chứa dịch, một khoang chứa những mao mạch quanh màng bụng. Trong quá trình dịch lọc màng bụng lưu trong khoang bụng, quá trình khuếch tán, siêu lọc và hấp thu sẽ diễn ra đồng thời.
Quá trình khuếch tán là hiện tượng các chất hòa tan đi từ nơi có nồng độ cao trong máu như ure, creatinine, kali… qua màng bán thấm (màng bụng) tới khoang chứa dịch lọc. Sự chênh lệch áp lực thẩm thấu giữa dịch lọc và mạch máu có thể giúp nước thẩm thấu từ khoang máu sang tới khoang dịch lọc, qua đó loại bỏ nước thừa trong cơ thể.
Những phương pháp lọc màng bụng
Lọc màng bụng cấp
Ở phương pháp này, bác sĩ sẽ đặt một ống thông tạm thời vào khoang bụng của người bệnh. Cứ mỗi lần 2l dịch lọc được đưa vào khoang màng bụng của người bệnh. Sau 2 giờ, dịch được tháo ra, đưa tiếp 2l dịch lọc mới. Bác sĩ sẽ thực hiện liên tục cho tới khi người bệnh hết rối loạn điện giải, nội môi được cân bằng, chức năng thận phục hồi.
Phương pháp được thực hiện khi không có thận nhân tạo hay người bệnh chống chỉ định với thận nhân tạo. Lọc màng bụng cấp được chỉ định trong trường hợp suy thận cấp tính hay những đợt tiến triển nặng của suy thận mạn, khi pH máu ≥ 7,2 , kali máu ≥ 6,5mmol/l, ure máu ≥ 30mmol/l, quá tải thể tích tuần hoàn đe dọa phù phổi cấp…
Lọc màng bụng liên tục ngoại trú (CAPD)
Bác sĩ sẽ luồn một ống thông cố định qua một đường dưới da thành bụng vào khoang bụng đến vị trí sát túi cùng Douglas. Loại ống thông thường được sử dụng là catheter Tenckhoff, có 2 nút chặn. Quá trình đặt ống thông được tiến hành trong phòng phẫu thuật, cố định trong suốt thời gian người bệnh thực hiện phương pháp.
Khi lọc màng bụng liên tục ngoại trú, dịch lọc luôn hiện diện trong khoang bụng của người bệnh. Dịch này được thay 4 lần trong ngày. Quá trình thay, tháo dịch được tiến hành bằng tay, có thể được thực hiện tại nhà. Những giai đoạn trao đổi dịch diễn ra như sau:
- Giai đoạn 1 (đưa dịch vào): Dịch chưa lọc vô trùng được đưa vào ổ bụng qua catheter.
- Giai đoạn 2 (ngâm dịch): Ngâm dịch lọc trong ổ bụng khoảng 4 – 8 tiếng tùy theo nồng độ dịch.
- Giai đoạn 3 (xả dịch ra): Xả dịch đã ngâm ra ngoài dưới tác dụng của trọng lực. Sau khi xả hết dịch đã ngâm, bác sĩ bắt đầu đưa dịch vào như giai đoạn 1.
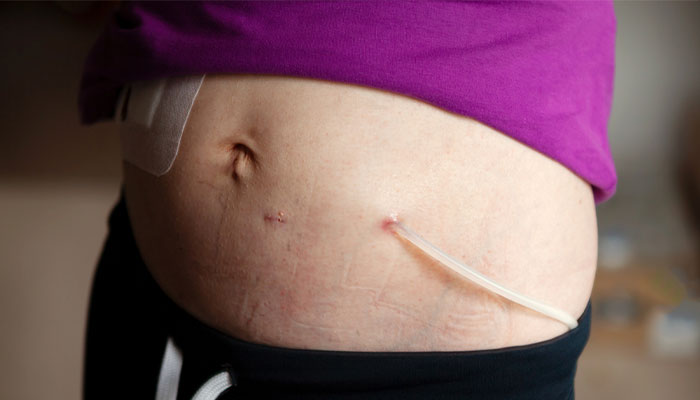
Lọc màng bụng chu kỳ tự động (ADP)
Khi tiến hành lọc màng bụng chu kỳ tự động, một ống thông sẽ được thiết lập để trao đổi dịch. Phương pháp thẩm phân phúc mạc này được chia thành:
- Lọc liên tục chu kỳ: Mỗi đêm khoảng 3 – 10 lần, dịch lưu được đưa vào cơ thể thông qua một thiết bị trao đổi dịch chu kỳ tự động. Ban ngày, người bệnh được lưu một thể tích dịch lọc trong ổ bụng. Lượng dịch này được tháo ra trước chu kỳ lọc ban đêm.
- Lọc cách quãng ban đêm: Diễn ra như lọc theo chu kỳ, ngoại trừ việc không có dịch lọc trong cơ thể của người bệnh vào ban ngày. Số chu kỳ lọc ban đêm được tăng lên để bù lại sự thiếu lần lưu dịch ban ngày.
- Lọc màng bụng thủy triều: Đâu là phương thức dùng thể tích dịch đưa vào ban đầu sau đó dẫn lưu dịch một phần trong các khoảng nghỉ chu kỳ.
- Lọc màng bụng liên tục ngoại trú và lọc màng bụng chu kỳ tự động được áp dụng cho người bệnh suy thận mạn giai đoạn cuối khi mức lọc cầu thận < 15ml/ph, khi người bệnh ở xa những trung tâm lọc máu nên không thể thực hiện chạy thận nhân tạo hay có chống chỉ định với chạy thận nhân tạo.
Ai phù hợp lọc màng bụng
Người bệnh phù hợp
- Người bệnh được chỉ định lọc màng bụng khi suy thận cấp, suy thận mạn và không áp dụng được những những kỹ thuật nhân tạo.
- Người bệnh không tạo được đường vào mạch máu cho việc chạy thận nhân tạo.
- Tình trạng tim mạch không ổn định, có nguy cơ bị tai biến khi chạy thận nhân tạo.
Bệnh nhận không nên lọc màng bụng
- Người bệnh không được lọc màng bụng nếu khoang màng bụng bị nhiễm trùng, dính màng bụng nhiều, cơ hoành không kín để dịch tràn lên khoang ngực, thoát vị bẹn rộng hay do khả năng thanh lọc của màng bụng.
- Khi mắc bệnh phổi tắc nghẽn mạn tính vì phương pháp này gây nhiều khó khăn trong việc kiểm soát phổi.
- Người bệnh không thể tự thực hiện được nếu không có người hỗ trợ
- Người bệnh mắc bệnh đại tràng mạn tính, viêm ruột, rối loạn tâm thần, vừa trải qua những phẫu thuật khác tại ổ bụng.
- Người bệnh bị béo phì hoặc suy dinh dưỡng.
Ưu nhược điểm của phương pháp lọc màng bụng
Ưu điểm của lọc màng bụng
- Đơn giản, dễ thực hiện, có thể áp dụng ở những nơi không có máy thận nhân tạo, bệnh nhân không bị lệ thuộc vào máy móc.
- Phù hợp với nhiều đối tượng, đặc biệt là những người còn đi học, đi làm.
- Phương pháp lọc màng bụng làm thay đổi từ từ các chất hòa tan và lượng nước trong cơ thể, do đó phù hợp với những bệnh nhân có huyết động không ổn định.
- Hiệu quả lọc máu tốt, giúp bảo tồn tốt thận.
- Bệnh nhân ít bị mất máu và thiếu sắt.
- Chế độ dinh dưỡng của bệnh nhân ít bị hạn chế hơn khi sử dụng phương pháp chạy thận nhân tạo.
- Bệnh nhân không phải sử dụng thường xuyên các thuốc chống đông do đó hạn chế nguy cơ đột quỵ, xuất huyết tiêu hóa.
Nhược điểm của lọc màng bụng
Các biến chứng của lọc màng bụng có thể gặp như:
- Bệnh nhân có thể bị tăng đường máu do dịch lọc màng bụng có nồng độ glucose 1,5 g%, 2 g% hoặc 2,5 g%.
- Viêm phúc mạc, nhiễm trùng chỗ ra của ống thông do bệnh nhân không tuân thủ đúng quy trình được hướng dẫn khi thực hiện ở nhà.
- Hạ huyết áp do siêu lọc rút ra nhiều dịch. Tỉ lệ tăng huyết áp tăng cao ở những bệnh nhân bị xơ gan cổ chướng những ngày đầu.
- Mất nhiều protein qua lọc
- Rối loạn nhịp tim, hạ thân nhiệt
Bệnh nhân còn có thể gặp các nguy cơ như: Rò rỉ dịch từ ổ bụng, tắc catheter, tụt catheter vào trong hoặc ra ngoài ổ bụng, chảy máu vị trí đặt catheter hoặc vào khoang phúc mạc.
Không phải bệnh nhân nào cũng thích hợp để thực hiện lọc màng bụng, các trường hợp chống chỉ định gồm:
- Bệnh nhân đang có nhiễm khuẩn phúc mạc, dính phúc mạc do chấn thương hoặc vết mổ cũ
- Phúc mạc bệnh nhân bị xơ hóa, bệnh nhân mới mổ ghép động mạch chủ bụng
- Bệnh nhân có khối u trong ổ bụng
- Bệnh nhân có thoát vị cơ hoành, thoát vị thành bụng hoặc thoát vị bẹn
- Bệnh nhân bệnh phổi phế quản tắc nghẽn mãn tính nặng
- Bệnh nhân không dung nạp với chứa dịch trong ổ bụng
- Bệnh nhân bị suy dinh dưỡng nặng, nhiễm trùng da, mắc các bệnh đường ruột (như viêm ruột, viêm túi thừa) hoặc béo phì
- Bệnh nhân không có khả năng tuân thủ các yêu cầu kỹ thuật
Dịch lọc màng bụng
Trong lọc màng bụng, việc đưa nước vào và ra khỏi cơ thể nhiều lần sẽ làm cho dịch nội môi của người bệnh biến đổi và hậu quả của nó có thể dẫn đến thiếu dịch hoặc thừa dịch cho cơ thể người bệnh. Vì vậy, trong y học gọi là dịch lọc màng bụng.
Theo đó, rối loạn thường gặp nhất trong dịch lọc màng bụng là thừa dịch và vấn đề này cần phải được theo dõi, kiểm soát chặt chẽ nhằm đảm bảo cho người bệnh cân bằng nước bình thường.
Kiểm soát dịch trong lọc màng bụng
Thừa dịch thường do liều lượng lọc không thích hợp, hoặc người bệnh không tuân thủ chế độ điều trị, không tuân thủ tốt chế độ ăn, do đợt cấp của suy thận mạn làm cho chức năng thận tồn dư bị giảm đột ngột, ngoài ra cơ chế của thừa dịch còn do tổn thương của màng bụng gây ra giảm khả năng lọc đột ngột. Do vậy cần phải khám xét kỹ, toàn diện và giải quyết đồng thời nhiều yếu tố ảnh hưởng thì mới có thể điều trị tốt rối loạn này. Kiểm soát dịch thừa bằng cách:
- Hạn chế natri (chế độ ăn hạn chế muối và nước, lượng natri ăn vào được khuyến cáo là < 100mmol (2,3g) mỗi ngày); đào thải natri và tăng huyết áp trong lọc màng bụng thẩm phân phúc mạc tự động hóa.
- Giải thích người bệnh về thời điểm chọn dịch lọc glucose nồng độ cao. Sử dụng dịch lọc nồng độ glucose cao sẽ là biện pháp chính để giải quyết thừa dịch. Tuy nhiên, không được lạm dụng dịch glucose nồng độ cao vì có thể ảnh hưởng chức năng thẩm phân phúc mạc, tăng hấp thu glucose, kiểm soát đường và lipid máu xấu đi và làm tăng béo phì.
- Kiểm soát glucose máu tốt, bởi nồng độ glucose máu thấp sẽ giúp tạo ra một gradient nồng độ giữa ngăn máu và khoang màng bụng, cần thiết cho việc đào thải dịch.
- Bảo tồn chức năng thận tồn dư để thanh thải và đào thải dịch. Sử dụng thuốc ức chế men chuyển và ức chế thụ thể angiotensin bảo tồn chức năng thận tồn dư, tác động có lợi lên độ thanh thải lẫn kiểm soát dịch, vì thế duy trì được thể tích nước tiểu lớn hơn. Tuy nhiên, không được sử dụng lợi tiểu quai liều cao ở người bệnh còn chức năng thận tồn dư, cùng với metolazone, vì có thể làm tăng thể tích nước tiểu và do đó tăng thải dịch.
- Kiểm soát rò dịch thành bụng.
- Kiểm soát rối loạn chức năng catheter.
- Bảo tồn chức năng màng bụng bằng việc giảm các đợt viêm màng bụng sẽ góp phần bảo tồn chức năng màng bụng. Tránh dịch lọc màng bụng nồng độ glucose cao.
Kiểm soát dịch lọc màng bụng cần được theo dõi và kiểm soát chặt chẽ nhằm đảm bảo cho người bệnh cân bằng nước bình thường, hạn chế tối đa các biến chứng khi lọc màng bụng. Để thực hiện kiểm soát dịch lọc màng bụng các bác sĩ sẽ thăm khám lâm sàng, đánh giá và đưa ra hướng điều trị phù hợp.

Phương pháp hỗ trợ điều trị bệnh
Chế độ dinh dưỡng
Protein
Lọc máu kết hợp chế độ ăn uống phù hợp là điều rất quan trọng trong việc giữ cho mức ure giảm xuống. Khi loại bỏ ure, cơ thể của người bệnh sẽ mất đi các protein thường có trong máu. Vì thế, người bệnh sẽ cần bổ sung nhiều protein hơn để thay thế lượng protein đã mất. Người đang thẩm phân phúc mạc nên bổ sung nguồn protein chất lượng cao. Do nguồn protein này tạo ra ít chất thải hơn phải loại bỏ trong quá trình lọc máu. Người bệnh có thể bổ sung vào thực đơn mỗi ngày các loại thực phẩm như thịt gia cầm, cá, lòng trắng trứng…
Một số bệnh nhân có thể bị hạ kali máu do thể tích lọc lớn và ăn không đủ chất. Người mắc bệnh suy thận khi lọc màng bụng nên bổ sung nhiều kali hơn người chưa lọc máu hay chạy thận nhân tạo. Bạn có thể bổ sung các loại thực phẩm như trái cây khô, đậu Hà Lan, các loại hạt, thịt, sữa, rau quả…
Chất lỏng và natri
Natri có thể ảnh hưởng tới huyết áp của người bệnh suy thận. Khoáng chất này thường có trong thức ăn nhanh, muối, thực phẩm đóng hộp, thịt chế biến sẵn (xúc xích, thịt nguội, thịt xông khói…). Người lọc màng bụng rất dễ bị thừa nước nên cần hạn chế lượng muối nạp vào.
Khi thực hiện phương pháp này, người bệnh cần theo dõi lượng natri của mình để kiểm soát cơn khát và tình trạng tăng cân. Điều này cũng có thể làm giảm việc sử dụng những dung dịch có nhiều đường. Bác sĩ sẽ lựa chọn loại dịch phù hợp để giúp người bệnh kiểm soát huyết áp và mức chất lỏng.
Photpho
Dư thừa photpho trong máu có khả năng làm cho xương của người bệnh bị yếu và dễ gãy, ngoài ra còn khiến da bị khô ngứa. Lọc màng bụng có thể không loại bỏ đủ photpho ra khỏi cơ thể của người bệnh. Bạn cần hạn chế các loại thực phẩm chứa nhiều khoáng chất này.
Ngoài ra, người bệnh có thể cần sử dụng chất kết dính photpho nhằm kiểm soát photpho trong máu. Những chất kết dính photpho phổ biến như sevelamer, axetat canxi, cacbonat lantan, cacbonat canxi. Các loại thuốc này liên kết photpho trong thức ăn khi ở trong ruột, ngăn không cho nó hấp thu.
Vitamin và khoáng chất
Trong quá trình điều trị bệnh suy thận, người bệnh có thể không nhận đủ lượng vitamin và khoáng chất cơ thể cần vì phải kiêng một số loại thực phẩm nhất định. Quá trình thẩm phân phúc mạc cũng loại bỏ một số vitamin khỏi cơ thể của người bệnh.
Để tránh thiếu hụt dưỡng chất cho cơ thể, bác sĩ sẽ kê đơn bổ sung vitamin và khoáng chất được thiết kế phù hợp cho người bệnh suy thận. Người bệnh cần lưu ý không tự ý sử dụng các chất bổ sung vitamin và khoáng chất. Vì thuốc bổ sung vitamin và khoáng chất không kê đơn có khả năng gây hại rất lớn đến thận.
Hoạt động thể chất
Người bệnh đang lọc màng bụng có thể vận động nhẹ nhàng, tập luyện thể dục thể thao với cường độ phù hợp. Trong đó, đi bộ là hình thức tập luyện phù hợp với phần lớn người bệnh suy thận. Ngoài ra, bạn có thể vận động nhẹ bằng cách làm việc nhà như quét nhà, lau nhà, phơi quần áo… Người bệnh cần tránh tham gia các bộ môn tập luyện mạnh như đá bóng, quần vợt, bóng rổ…
- Xem chi tiết sản phẩm tại đây –> Thasucavn
Người bệnh có thể chuyển đổi giữa lọc màng bụng và chạy thận nhân tạo không?
Hai phương pháp lọc màng bụng và chạy thận nhân tạo có thể hỗ trợ cho nhau trong quá trình điều trị cho bệnh nhân. Nếu bệnh nhân đã chạy thận nhân tạo lâu năm, mạch máu bị biến đổi, lòng mạch hẹp, lưu lượng máu giảm, việc lọc máu kém hiệu quả thì có thể xem xét chuyển qua lọc màng bụng. Ngược lại, một bệnh nhân lọc màng bụng lâu năm nếu hiệu quả giảm có thể chuyển sang chạy thận nhân tạo. Ngay trong quá trình, bệnh nhân lọc màng bụng có thể hàng tháng đến bệnh viện chạy thận nhân tạo 1-2 lần để tăng cường hiệu quả việc lọc máu.
Nhờ sự phát triển của các phương pháp điều trị thay thế thận, bệnh nhân suy thận mạn giai đoạn cuối hiện nay có thể kéo dài cuộc sống hàng chục năm, chất lượng cuộc sống của bệnh nhân cũng được cải thiện rất nhiều. Để duy trì hiệu quả điều trị và hạn chế các biến chứng, người bệnh cần tuyệt đối tuân thủ hướng dẫn điều trị của bác sĩ, tái khám theo định kỳ, điều chỉnh chế độ ăn, lối sống cho phù hợp với tình trạng bệnh và phương pháp điều trị đang thực hiện.




Add comment